| Para o tratamento da artrite reumatoide são utilizados classe de medicamentos denominados “medicamentos modificadores do curso da doença (MMCD): sintéticos (MMCDs), biológicos (MMCDbio) e. alvo específico sintéticos (MMCDsae). A meta terapêutica é a remissão ou baixa atividade da doença. O tratamento inicial, primeira etapa, se recomenda a classe MMCD sintéticos (MMCDs), composta pelos medicamentos: metotrexato (MTX), leflunomida (LEF), sulfassalazina (SSZ), cloroquina e hidroxicloroquina (HCQ). O tratamento deve ser iniciado com MTX, em monoterapia. Caso haja intolerância ou contraindicação, a monoterapia pode ser combinada com LEF ou SSZ. Em caso de falha da monoterapia inicial, após 3 meses de tratamento otimizado (dose máxima tolerada e adesão adequada), passa-se para a terapia com a combinação dupla ou tripla de MMCDs. As associações de medicamentos MMCDs mais comumente recomendadas são MTX ou LEF com HCQ/cloroquina ou MTX ou LEF com SSZ. A tripla terapia pode ser realizada com a combinação de MTX com HCQ/cloroquina e SSZ. Após o uso de pelo menos dois esquemas terapêuticos, na primeira etapa, por no mínimo 3 meses cada, havendo persistência da atividade da doença, utiliza-se um dos medicamentos da classe MMCD biológicos (MMCDbio) ou da classe MMCD sintéticos alvos específicos (MMCDsae) que compõem a segunda etapa. O MMCDbio deve ser usado em associação com o MTX, exceto no caso de contraindicação; neste caso, pode ser considerada a associação com outro MMCDs (LEF e SSZ). A classe MMCDbio tem duas subclasses: antifator de necrose tumoral (anti-TNF): certolizumabe pegol, golimumabe, infliximabe, etanercepte e adalimumabe e, os não antifator de necrose tumoral (não anti-TNF): abatacepte, tocilizumabe e rituximabe. A outra classe é a MMCDsae com os medicamentos: baricitinibe, tofacitinibe e upadacitinibe. A terceira etapa é composta pelas classes MMCDbio e MMCDsae e se utiliza após 3 meses da segunda etapa terapêutica quando há persistência da atividade da doença ou toxicidade inaceitável ao medicamento utilizado buscando prescrever outros medicamentos destas classes ainda não utilizados. Se possível, o medicamento selecionado deve ser associado a um MMCDs, preferencialmente o MTX. Os imunossupressores como a azatioprina e a ciclosporina podem ser usados no tratamento de manutenção da artrite reumatoide. Esses medicamentos são efetivos na modificação do curso natural da doença, mas estão associados a significante incidência de eventos adversos, em especial devido à imunossupressão. |
A avaliação deve ser realizada periodicamente. Tratamento sintomático, em qualquer das etapas e linhas discriminadas para o tratamento dos pacientes com AR, glicocorticoides ou anti-inflamatórios não esteroidais (AINE) podem ser prescritos para o controle sintomático, tendo sempre em mente o uso da menor dose pelo menor tempo possível. O uso crônico desses medicamentos indica que a atividade da AR não está adequadamente controlada.

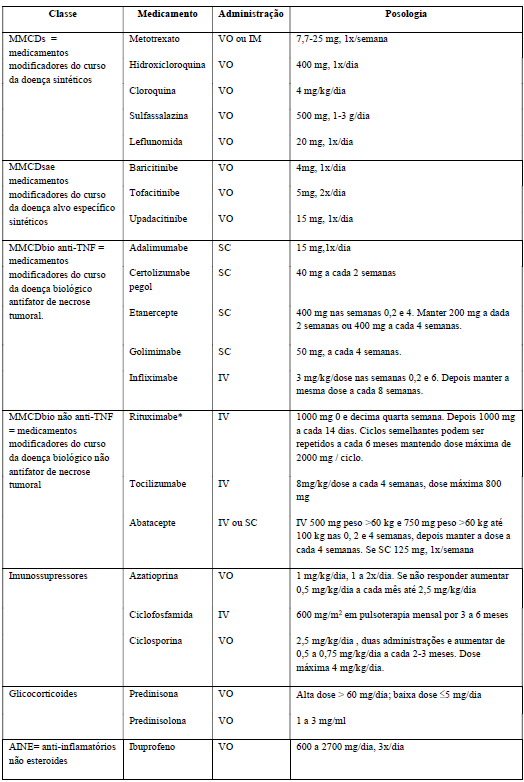
| *Rituximabe – Deve ser reservado somente aos indivíduos com contra-indicação, toxidade ou fala terapêutica a todos MMCDbio anti-TNF, também ao abatacepte e tocilizumabe, bem como aos MMCDsae. Fonte: Ministério da Saúde 2021. |
Diagnóstico precoce e monitoramento da atividade da doença favorecem o tratamento oportuno nas suas fases iniciais, reduzindo a destruição articular e melhorando os resultados terapêuticos. Na prática médica, o tratamento em pacientes com AR de início recente (menos de 6 meses de sintomas) tem melhorado significativamente esses resultados. O uso da meta terapêutica: remissão ou baixa atividade, é recomendado em pacientes com AR, devendo ser reavaliado periodicamente. A avaliação da atividade da doença é fundamental, uma vez que define a conduta terapêutica e prognóstica e o sucesso do tratamento. A atividade é classificada em quatro níveis: alta, moderada, baixa e em remissão. O objetivo terapêutico é atingir o nível baixo de atividade ou, preferencialmente, a remissão da doença. Para avaliar a atividade da doença, foram propostos diversos índices que utilizam um conjunto de variáveis clínicas, como número de articulações dolorosas e edemaciadas, medida da dor, avaliação global da atividade da doença feita pelo médico e paciente, resultado dos exames séricos de atividade inflamatória entre outros. Os mais utilizados são o DAS28 – Escore de Atividade da Doença, SDAI – Índice de Atividade Simplificado da Doença e CDAI – Índice Clínico de Atividade da Doença. Todos estes índices permitem categorizar o paciente, com a pontuação das variáveis clínicas, com o uso de pontos de corte em: remissão, atividade leve, moderada e alta. O CDAI é muito utilizado pela facilidade da contagem e por utilizar somente critérios clínicos.
Índice Clínico de Atividade da Doença (CDAI)
![]()
SJC = soma de articulações edemaciadas
TJC= soma de articulações dolorosas
PGA = avaliação global da doença pelo paciente em uma escala de 0 a 10, onde 10 atividade máxima.
EGA= avaliação global da doença pelo profissional de saúde
As articulações a serem avaliadas, tanto na SJC, quanto na TJC são 28: Ombros, Cotovelos, Joelhos, Nas mãos: da primeira à quinta articulação metacarpofalângea, da articulação interfalângica do polegar e da segunda à quinta articulação interfalângica proximal.
No quadro 2 se observa os pontos de corte do CDAI para classificar o estado de atividade da doença que serve como um guia para o manejo de tratamento.
Quadro 2: Pontos de corte do índice CDAI de acordo com a atividade da doença

O tratamento não medicamentoso de AR inclui a educação do paciente e de sua família, terapia ocupacional, exercícios, fisioterapia, apoio psicossocial e cirurgia. O paciente deve receber orientações para melhorar seus hábitos de vida (parar de fumar, reduzir a ingestão de bebidas alcoólicas, reduzir o peso e praticar atividade física). Tratar e monitorar as comorbidades (hipertensão arterial sistêmica, diabete melito, dislipidemia e osteoporose) são medidas essenciais. É recomendado que a cobertura vacinal seja atualizada. E o uso de meios contraceptivos deve ser orientado nos casos de pacientes em fase reprodutiva e candidatos a usar medicamentos modificadores do curso da doença (MMCD).
Sof Relacionada: Quais os sinais e sintomas para o diagnóstico precoce da artrite reumatoide?
1. Instituto de Assistência à Saúde dos Servidores Públicos do Rio Grande do Sul (IPE Saúde). . Instrução Normativa IPE Saúde Nº 11, de 18 de novembro de 2022. Protocolo Clínico e Diretrizes Terapêuticas. Artrite Reumatoide. 1ª. Ed. 2022:1-10. Disponível em: https://admin.ipesaude.rs.gov.br/upload/arquivos/202211/30135847-protocolo-clinico-diretrizes-terapeuticas-ar-comunicacao-link.pdf [Acesso: 18/02/2023]
2. Brasil. Ministério da Saúde. Secretaria de Ciência, Tecnologia, Inovação e Insumos Estratégicos em Saúde. Departamento de Gestão e Incorporação de Tecnologias e Inovação em Saúde. Coordenação Geral de Gestão de Tecnologias em Saúde. Portaria Conjunta No 16, de 3 de setembro de 2021. Aprova o Protocolo Clínico e Diretrizes Terapêuticas da Artrite Reumatóide e da Artrite Idiopática Juvenil. Pg 3-15. Disponível em: https://www.gov.br/conitec/pt-br/midias/relatorios/portaria/2021/20210910_portaria_conjunta_16.pdf [Acesso: 18/02/2023]
3. Medeiros MMC, Oliveira BMB, Cerqueira JVM et all. Correlação dos índices de atividade da artrite reumatoide. (Disease Activity Score 28 medidos com VHS, PCR, Simplified Disease Activity Index e Clinical Disease Activity Index) e concordância dos estados de atividade da doença com vários pontos de corte numa população do nordeste brasileiro. Rev. Bras. Reumatol. 2015;55(6):477-84. Disponível em: https://doi.org/10.1016/j.rbr.2014.12.005 [Acesso: 18/02/2023]